Próstata: diferenças entre revisões
| Linha 30: | Linha 30: | ||
A próstata é uma [[glândula exócrina]] do [[sistema reprodutor masculino]]. Em adultos, é do tamanho de uma [[noz]],<ref name="Wheaters2013">{{citar livro|título=Wheater's functional histology: a text and colour atlas.|último1 =Young|primeiro1 =Barbara|último2 =O'Dowd|primeiro2 =Geraldine|último3 =Woodford|primeiro3 =Phillip|data=2013|publicado=Elsevier|isbn=9780702047473|edição=6th|local=Philadelphia|pp=347–8}}</ref> e tem um peso médio de cerca de 11 gramas, normalmente variando entre 7 e 16 gramas.<ref>{{citar periódico|vauthors= Leissner KH, Tisell LE |título= The weight of the human prostate |periódico= Scand. J. Urol. Nephrol. |volume= 13 |número= 2 |páginas= 137–42 |ano= 1979 |pmid= 90380 |doi= 10.3109/00365597909181168}}</ref> A próstata está localizada na pelve. Ele fica abaixo da [[bexiga urinária]] e envolve a [[uretra]]. A parte da uretra que passa por ela é chamada de [[uretra prostática]], que se une aos dois [[ductos ejaculatórios]].<ref name="Wheaters2013" /> A próstata é coberta por uma superfície chamada ''cápsula prostática'' ou ''fáscia prostática''.<ref name="Grays2016" /> |
A próstata é uma [[glândula exócrina]] do [[sistema reprodutor masculino]]. Em adultos, é do tamanho de uma [[noz]],<ref name="Wheaters2013">{{citar livro|título=Wheater's functional histology: a text and colour atlas.|último1 =Young|primeiro1 =Barbara|último2 =O'Dowd|primeiro2 =Geraldine|último3 =Woodford|primeiro3 =Phillip|data=2013|publicado=Elsevier|isbn=9780702047473|edição=6th|local=Philadelphia|pp=347–8}}</ref> e tem um peso médio de cerca de 11 gramas, normalmente variando entre 7 e 16 gramas.<ref>{{citar periódico|vauthors= Leissner KH, Tisell LE |título= The weight of the human prostate |periódico= Scand. J. Urol. Nephrol. |volume= 13 |número= 2 |páginas= 137–42 |ano= 1979 |pmid= 90380 |doi= 10.3109/00365597909181168}}</ref> A próstata está localizada na pelve. Ele fica abaixo da [[bexiga urinária]] e envolve a [[uretra]]. A parte da uretra que passa por ela é chamada de [[uretra prostática]], que se une aos dois [[ductos ejaculatórios]].<ref name="Wheaters2013" /> A próstata é coberta por uma superfície chamada ''cápsula prostática'' ou ''fáscia prostática''.<ref name="Grays2016" /> |
||
A estrutura interna da próstata foi descrita usando lóbulos e zonas.<ref name=":0">{{citar periódico|último =Goddard|primeiro =Jonathan Charles|data=janeiro de 2019|título=The history of the prostate, part one: say what you see|url=http://doi.wiley.com/10.1002/tre.676|periódico=Trends in Urology & Men's Health|língua=en|volume=10|número=1|páginas=28–30|doi=10.1002/tre.676}}</ref><ref name="Wheaters2013" /> Por causa da variação nas descrições e definições dos lóbulos, a classificação da zona é usada com maior predominância.<ref name="Wheaters2013" /> A próstata foi descrita como consistindo de três ou quatro zonas.<ref name="Wheaters2013" /><ref name="Grays2016">{{citar livro|título=Gray's anatomy : the anatomical basis of clinical practice|editor=Standring, Susan|isbn=9780702052309|edição=41st|local=Philadelphia|oclc=920806541|ano=2016|seção=Prostate|pp=1266–1270}}</ref> As zonas normalmente podem ser vistas em [[histologia]], ou em [[imagiologia médica]], como [[ultrassom]] ou [[imagem por ressonância magnética|IRM]].<ref name="Wheaters2013" /><ref name=":0"/> |
A estrutura interna da próstata foi descrita usando lóbulos e zonas.<ref name=":0">{{citar periódico|último =Goddard|primeiro =Jonathan Charles|data=janeiro de 2019|título=The history of the prostate, part one: say what you see|url=http://doi.wiley.com/10.1002/tre.676|periódico=Trends in Urology & Men's Health|língua=en|volume=10|número=1|páginas=28–30|doi=10.1002/tre.676}}</ref><ref name="Wheaters2013" /> Por causa da variação nas descrições e definições dos lóbulos, a classificação da zona é usada com maior predominância.<ref name="Wheaters2013" /> A próstata foi descrita como consistindo de três ou quatro zonas.<ref name="Wheaters2013" /><ref name="Grays2016">{{citar livro|título=Gray's anatomy : the anatomical basis of clinical practice|editor=Standring, Susan|isbn=9780702052309|edição=41st|local=Philadelphia|oclc=920806541|ano=2016|seção=Prostate|pp=1266–1270}}</ref> As zonas normalmente podem ser vistas em [[histologia]], ou em [[imagiologia médica]], como [[ultrassom]] ou [[imagem por ressonância magnética|IRM]].<ref name="Wheaters2013" /><ref name=":0"/> As zonas são: |
||
{| class="wikitable" |
{| class="wikitable" |
||
| Linha 38: | Linha 38: | ||
| Zona periférica (ZP) || 70% || Parte posterior da glândula que circunda a uretra distal e fica abaixo da cápsula. Cerca de 70–80% dos [[câncer de próstata|cânceres de próstata]] originam-se desta zona da glândula.<ref name="urologymatch1">[http://www.urologymatch.com/ProstateAnatomy.htm "Basic Principles: Prostate Anatomy"] {{Webarchive|url=https://web.archive.org/web/20101015014554/http://www.urologymatch.com/ProstateAnatomy.htm |date=2010-10-15 }}. Urology Match. www.urologymatch.com. Web. 14 de junho de 2010.</ref><ref name="prostate-cancer1">[http://www.prostate-cancer.com/prostate-cancer-treatment-overview/overview-prostate-anatomy.html "Prostate Cancer Information from the Foundation of the Prostate Gland."] Prostate Cancer Treatment Guide. Web. 14 de junho de 2010.</ref> |
| Zona periférica (ZP) || 70% || Parte posterior da glândula que circunda a uretra distal e fica abaixo da cápsula. Cerca de 70–80% dos [[câncer de próstata|cânceres de próstata]] originam-se desta zona da glândula.<ref name="urologymatch1">[http://www.urologymatch.com/ProstateAnatomy.htm "Basic Principles: Prostate Anatomy"] {{Webarchive|url=https://web.archive.org/web/20101015014554/http://www.urologymatch.com/ProstateAnatomy.htm |date=2010-10-15 }}. Urology Match. www.urologymatch.com. Web. 14 de junho de 2010.</ref><ref name="prostate-cancer1">[http://www.prostate-cancer.com/prostate-cancer-treatment-overview/overview-prostate-anatomy.html "Prostate Cancer Information from the Foundation of the Prostate Gland."] Prostate Cancer Treatment Guide. Web. 14 de junho de 2010.</ref> |
||
|- |
|- |
||
| Zona central (ZC) || 20% || Esta zona circunda os |
| Zona central (ZC) || 20% || Esta zona circunda os ductos ejaculatórios.<ref name="Wheaters2013" /> A zona central é responsável por cerca de 2,5% dos cânceres de próstata; esses cânceres tendem a ser mais agressivos e mais propensos a invadir as vesículas seminais.<ref name="pmid18343454">{{citar periódico|vauthors= Cohen RJ, Shannon BA, Phillips M, Moorin RE, Wheeler TM, Garrett KL |título= Central zone carcinoma of the prostate gland: a distinct tumor type with poor prognostic features |periódico= The Journal of Urology |volume= 179 |número= 5 |páginas= 1762–7; discussion 1767 |ano= 2008|pmid= 18343454 |doi= 10.1016/j.juro.2008.01.017 }}</ref> |
||
|- |
|- |
||
| Zona de transição (ZT) || 5% || A zona de transição circunda a uretra proximal.<ref name="Wheaters2013" /> ~10–20% dos cânceres de próstata se originam nesta zona. É a região da próstata que cresce ao longo da vida e causa a doença de [[hiperplasia benigna da próstata]].<ref name="urologymatch1"/><ref name="prostate-cancer1"/> |
| Zona de transição (ZT) || 5% || A zona de transição circunda a uretra proximal.<ref name="Wheaters2013" /> ~10–20% dos cânceres de próstata se originam nesta zona. É a região da próstata que cresce ao longo da vida e causa a doença de [[hiperplasia benigna da próstata]].<ref name="urologymatch1"/><ref name="prostate-cancer1"/> |
||
| Linha 45: | Linha 45: | ||
|} |
|} |
||
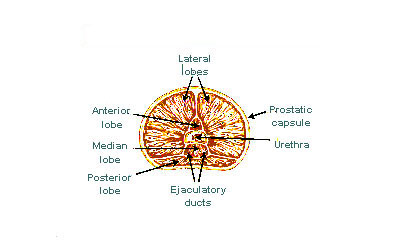
A classificação de "lóbulo" descreve lóbulos que, embora originalmente definidos no feto, também são visíveis na anatomia macroscópica, incluindo dissecção e quando visualizados endoscopicamente.<ref name=":0"/><ref name="Grays2016" /> Os cinco lóbulos são o |
A classificação de "lóbulo" descreve lóbulos que, embora originalmente definidos no feto, também são visíveis na anatomia macroscópica, incluindo dissecção e quando visualizados endoscopicamente.<ref name=":0"/><ref name="Grays2016" /> Os cinco lóbulos são o anterior ou istmo, o posterior, os laterais direito e esquerdo e o médio ou mediano.<ref>{{Citar web |url=https://www.news-medical.net/health/Prostate-Gland-Anatomy.aspx |titulo=Prostate Gland Anatomy |data=2019-03-20 |acessodata=2020-08-25 |website=News-Medical.net |autor=Thomas, Liji (escritor); Logan, Jennifer (revisora) |lingua=en}}</ref> |
||
<gallery mode="packed" heights="200px"> |
<gallery mode="packed" heights="200px"> |
||
File:Illu prostate lobes.jpg|Lóbulos da próstata |
File:Illu prostate lobes.jpg|Lóbulos da próstata |
||
| Linha 63: | Linha 63: | ||
</gallery> |
</gallery> |
||
=== Microanatomia === |
|||
[[File:Corpora amylacea intermed mag.jpg|thumb|right|[[Microfotografia]] de glândulas prostáticas benignas com [[corpos amiláceos]]. [[Coloração H&E]].]] |
|||
A próstata consiste em tecido glandular e [[tecido conjuntivo|conjuntivo]]. Células altas em forma de coluna formam o revestimento (o [[epitélio]]) das glândulas.<ref name="Wheaters2013" /> Estas formam uma camada ou podem ser [[Epitélio pseudoestratificado|pseudoestratificadas]].<ref name="Grays2016" /> O epitélio é altamente variável e áreas de células cuboidais baixas ou planas também podem estar presentes, com epitélio transicional nas regiões externas dos ductos mais longos.<ref name="titleAn overview of Prostate Development">{{citar web|url= http://www.ana.ed.ac.uk/database/prosbase/prosdev.html |arquivourl=https://web.archive.org/web/20030430000050/http://www.ana.ed.ac.uk/database/prosbase/prosdev.html |arquivodata= 2003-04-30 |título= Prostate Gland Development|acessodata= 2011-08-03 |obra= ana.ed.ac.uk}}</ref> As glândulas são formadas como muitos folículos, que drenam para os canais e, subsequentemente, para 12–20 ductos principais. Estes, por sua vez, drenam para a uretra à medida que passa pela próstata.<ref name="Grays2016" /> Há também uma pequena quantidade de células planas, que ficam próximas às membranas basais das glândulas e agem como células-tronco.<ref name="Wheaters2013" /> |
|||
O tecido conjuntivo da próstata é composto de tecido fibroso e [[músculo liso]]. O tecido fibroso separa a glândula em lóbulos.<ref name="Wheaters2013" /> Ele também fica entre as glândulas e é composto por feixes de músculos lisos orientados aleatoriamente que são contínuos com a bexiga.<ref>{{citar web|url=https://webpath.med.utah.edu/TUTORIAL/PROSTATE/PROSTATE.html|título=Prostate|website=webpath.med.utah.edu|acessodata=2019-11-17}}</ref> Com o tempo, secreções espessadas chamadas ''[[corpora amylacea]]'' se acumulam na glândula.<ref name="Wheaters2013" /> |
|||
<gallery> |
|||
File:Prostatehistology.jpg|Glândulas microscópicas da próstata |
|||
</gallery> |
|||
=== Expressão de genes e proteínas === |
|||
{{Mais|Bioinformática#Expressão de genes e proteínas}} |
|||
Cerca de 20.000 genes codificadores de proteínas são expressos em células humanas e quase 75% desses genes são expressos na próstata normal.<ref>{{citar web|url=https://www.proteinatlas.org/humanproteome/prostate|título=The human proteome in prostate – The Human Protein Atlas|website=www.proteinatlas.org|acessodata=2017-09-26}}</ref><ref>{{citar periódico|último =Uhlén|primeiro =Mathias|último2 =Fagerberg|primeiro2 =Linn|último3 =Hallström|primeiro3 =Björn M.|último4 =Lindskog|primeiro4 =Cecilia|último5 =Oksvold|primeiro5 =Per|último6 =Mardinoglu|primeiro6 =Adil|último7 =Sivertsson|primeiro7 =Åsa|último8 =Kampf|primeiro8 =Caroline|último9 =Sjöstedt|primeiro9 =Evelina|data=2015-01-23|título=Tissue-based map of the human proteome|periódico=Science|volume=347|número=6220|páginas=1260419|doi=10.1126/science.1260419|issn=0036-8075|pmid=25613900}}</ref> Cerca de 150 desses genes são mais especificamente expressos na próstata, sendo cerca de 20 genes altamente específicos da próstata.<ref>{{citar periódico|último =O'Hurley|primeiro =Gillian|último2 =Busch|primeiro2 =Christer|último3 =Fagerberg|primeiro3 =Linn|último4 =Hallström|primeiro4 =Björn M.|último5 =Stadler|primeiro5 =Charlotte|último6 =Tolf|primeiro6 =Anna|último7 =Lundberg|primeiro7 =Emma|último8 =Schwenk|primeiro8 =Jochen M.|último9 =Jirström|primeiro9 =Karin|data=2015-08-03|título=Analysis of the Human Prostate-Specific Proteome Defined by Transcriptomics and Antibody-Based Profiling Identifies TMEM79 and ACOXL as Two Putative, Diagnostic Markers in Prostate Cancer|periódico=PLOS ONE|volume=10|número=8|páginas=e0133449|doi=10.1371/journal.pone.0133449|pmid=26237329|pmc=4523174|issn=1932-6203|bibcode=2015PLoSO..1033449O}}</ref> As proteínas específicas correspondentes são expressas nas células glandulares e secretoras da glândula prostática e têm funções que são importantes para as características do [[sêmen]].<ref>{{citar periódico|último1 =Kong |primeiro1 =HY |último2 =Byun |primeiro2 =J |título=Emerging roles of human prostatic Acid phosphatase. |periódico=Biomolecules & therapeutics |data=janeiro de 2013 |volume=21 |número=1 |páginas=10-20 |doi=10.4062/biomolther.2012.095 |pmid=24009853}}</ref> |
|||
=== Desenvolvimento === |
|||
No [[embrião]] em desenvolvimento, na extremidade posterior encontra-se uma bolsa interna chamada [[cloaca]]. Esta, da quarta à sétima semana, divide-se em um [[seio urogenital]] e o início do [[canal anal]], com uma parede se formando entre essas duas bolsas, chamada de [[septo urorretal]].<ref name=Langman2019>{{citar livro|último1 =Sadley |primeiro1 =TW |título=Langman's medical embryology |data=2019|local=Philadelphia|publicado=Wolters Kluwer |isbn=9781496383907 |edição=14th|seção=Bladder and urethra|pp=263–66}}</ref> O seio urogenital se divide em três partes, com a parte do meio formando a uretra; a parte superior é maior e se torna a [[bexiga urinária]], e a parte inferior muda dependendo do sexo biológico do embrião.<ref name=Langman2019 /> |
|||
A parte prostática da uretra desenvolve-se a partir da parte do meio, pélvica, do seio urogenital, que é de origem [[endoderma|endodérmica]].<ref name=Langmans2019>{{citar livro|último1 =Sadley |primeiro1 =TW |título=Langman's medical embryology |data=2019|local=Philadelphia|publicado=Wolters Kluwer |isbn=9781496383907 |edição=14th|pp=265–6}}</ref> Por volta do final do terceiro mês de vida embrionária, as protuberâncias surgem da parte prostática da uretra e crescem para o [[mesênquima]] circundante. As células que revestem essa parte da uretra se diferenciam no epitélio glandular da próstata.<ref name=Langmans2019 /> O mesênquima associado se diferencia em tecido conjuntivo denso e músculo liso da próstata.<ref>{{citar livro|isbn=978-1-4160-3705-7 |edição=7th|título=Before We are Born: Essentials of Embryology and Birth Defects|último1 =Moore|primeiro1 =Keith L.|último2 =Persaud|primeiro2 =T. V. N.|último3 =Torchia|primeiro3 =Mark G.|ano=2008}}</ref> |
|||
A condensação de [[mesênquima]], [[uretra]] e [[ducto de Wolff]] dá origem à próstata adulta, um órgão composto formado por vários componentes glandulares e não glandulares fortemente fundidos. Para funcionar adequadamente, a próstata precisa dos [[hormônios]] ([[andrógeno]]s) masculinos, que são responsáveis pelas características do [[sexo]] masculino. O principal hormônio masculino é a [[testosterona]], que é produzida principalmente pelos [[testículos]]. É a [[di-hidrotestosterona]] (DHT), um metabólito da testosterona, que regula predominantemente a próstata. A próstata aumenta com o tempo, até a quarta década de vida.<ref name="Grays2016" /> |
|||
== Função == |
|||
A próstata secreta fluido que se torna parte do [[sêmen]]. Sêmen é o fluido emitido ([[ejaculação|ejaculado]]) pelos machos durante a [[relação sexual|resposta sexual]]. Quando o esperma é emitido, ele é transmitido do [[ducto deferente]] para a [[uretra]] masculina através dos [[ductos ejaculatórios]], que ficam dentro da próstata. A [[ejaculação]] é a expulsão do sêmen da uretra. O sêmen é movido para a uretra após as contrações do músculo liso dos vasos deferentes e vesículas seminais, após a estimulação, principalmente da [[glande]] do [[pênis]]. A estimulação envia sinais nervosos através dos [[Nervo pudendo|nervos pudendos]] internos para a parte superior da [[vértebra lombar]]; os sinais nervosos que causam a contração agem através dos [[nervo hipogástrico|nervos hipogástricos]]. Depois de ir para a uretra, o fluido seminal é ejaculado pela contração do [[músculo bulbocavernoso]].<ref name=Ganongs2019>{{citar livro|título=Ganong's review of medical physiology|autor1 =Barrett, Kim E.|others=Barman, Susan M.,, Brooks, Heddwen L.,, Yuan, Jason X.-J.|isbn=9781260122404|edição=26th|local=New York|oclc=1076268769|ano=2019|pp=411,415}}</ref> As secreções da próstata incluem [[Protease|enzimas proteolíticas]], [[fosfatase ácida prostática]], [[fibrinolisina]], [[zinco]], e [[antígeno prostático específico]].<ref name="Grays2016" /> Junto com as secreções das vesículas seminais, formam a parte mais fluida do sêmen.<ref name="Grays2016" /> É possível que alguns homens alcancem [[orgasmo]] somente através da estimulação da próstata, como [[massagem da próstata]] ou [[sexo anal|relação anal]].<ref name="Rosenthal">{{citar livro|primeiro =Martha |último = Rosenthal|título= Human Sexuality: From Cells to Society |publicado=[[Cengage Learning]]|ano= 2012|páginas=133–135|acessodata=17 de setembro de 2012| isbn = 978-0618755714|url =https://books.google.com/books?id=d58z5hgQ2gsC&pg=PT153}}</ref><ref name="Answer">{{citar livro|título=The Orgasm Answer Guide|isbn = 978-0-8018-9396-4|publicado=JHU Press|ano=2009|páginas=108–109|acessodata=6 de novembro de 2011|url=https://books.google.com/books?id=Kkts3AX9QVAC&pg=PA108|autor1 =Komisaruk, Barry R. |autor2 =Whipple, Beverly |autor3 =Nasserzadeh, Sara |autor4 =Beyer-Flores, Carlos |lastauthoramp=yes }}</ref> |
|||
== Glândula de Skene == |
|||
A [[glândula de Skene]], também conhecida como próstata feminina, é encontrada em mulheres e roedores. Historicamente, pensava-se que era um órgão [[vestigial]], mas foi descoberto que ele produz os mesmos marcadores de proteína, antígeno prostático específico e proteína de ligação a poli(A), como a próstata masculina.<ref>{{citar livro|url=https://books.google.com/?id=lV6eNwAACAAJ&dq=%22The+Human+Female+Prostate%22|título=The Human Female Prostate: From Vestigial Skene's Paraurethral Glands and Ducts to Woman's Functional Prostate|último1 =Zaviačič|primeiro1 =Milan|ano=1999|isbn=9788088908500}}</ref> Ele funciona como um [[Homologia (biologia)|homólogo]] histológico para a próstata masculina.<ref>{{citar periódico|último1 =Santos|primeiro1 =F C A|último2 =Taboga|primeiro2 =S R|ano=2006|título=Female prostate: a review about the biological repercussions of this gland in humans and rodents|url=http://www.cbra.org.br/pages/publicacoes/animalreproduction/issues/download/v3n1/AR102%20Santos%20pag3-18.pdf|periódico=Animal Reproduction|volume=3|número=1|páginas=3–18}}</ref><ref>{{citar livro|url=https://books.google.com/?id=1_1cDe92k_YC&pg=PA1165&dq=%22Skene%27s+gland%22+mammal%7Cmammals#v=onepage&q=%22Skene%27s%20gland%22%20mammal%7Cmammals&f=false|título=Knobil and Neill's Physiology of Reproduction|data=2005-12-12|isbn=9780080535272|página=1165}}</ref> Também foi descrito em [[coelhos]], [[morcegos]], e cachorros.<ref name=Biancardi2017 /> O campo de estudo relacionado à glândula de Skene foi descrito como controverso.<ref name="Biancardi2017">{{citar periódico|último1 =Biancardi |primeiro1 =Manoel F. |último2 =dos Santos |primeiro2 =Fernanda C. A. |último3 =de Carvalho |primeiro3 =Hernandes F. |último4 =Sanches |primeiro4 =Bruno D. A. |último5 =Taboga |primeiro5 =Sebastião R. |título=Female prostate: historical, developmental, and morphological perspectives: Female prostate revisited |periódico=Cell Biology International |data=novembro de 2017 |volume=41 |número=11 |páginas=1174–1183 |doi=10.1002/cbin.10759}}</ref> |
|||
{{referências}} |
{{referências}} |
||
| Linha 82: | Linha 110: | ||
{{Portal3|Anatomia}} |
{{Portal3|Anatomia}} |
||
{{Controle de autoridade}} |
{{Controle de autoridade}} |
||
{{esboço-anatomia}} |
|||
{{DEFAULTSORT:Prostata}} |
{{DEFAULTSORT:Prostata}} |
||
Revisão das 20h49min de 25 de agosto de 2020
Este artigo ou se(c)ção está a ser traduzido. (Agosto de 2020) |
| Próstata | |
|---|---|
 Anatomia masculina | |
 Próstata com vesículas seminais e ductos seminais, vistas de frente e por baixo. | |
| Detalhes | |
| Vascularização | artéria pudenda interna, artéria vesical inferior e artéria retal média |
| Drenagem venosa | veia ilíaca interna |
| Inervação | plexo hipogástrico inferior |
| Drenagem linfática | linfonodos ilíacos externos, linfonodos ilíacos internos |
| Precursor | Evaginações endodérmicas da uretra |
| Identificadores | |
| Latim | prostata |
| Gray | pág.1251 |
| MeSH | Prostate |
A próstata é uma glândula exócrina do sistema reprodutor masculino encontrada apenas em alguns mamíferos. Ela difere entre as espécies anatomicamente, quimicamente e fisiologicamente. Anatomicamente, a próstata é encontrada abaixo da bexiga, com a uretra passando por ele. É descrito na anatomia geral como consistindo de lóbulos e na microanatomia por zona. É circundado por uma cápsula fibromuscular e contém tecido glandular, bem como tecido conjuntivo.
As glândulas da próstata produzem e contêm fluido que faz parte do sêmen, a substância que é emitida durante a ejaculação como parte da resposta sexual masculina. Este fluido prostático é ligeiramente alcalino, leitoso ou de aparência branca. A alcalinidade do sêmen ajuda a neutralizar a acidez do trato vaginal, prolongando a vida útil do esperma. O fluido prostático é expelido na primeira parte da ejaculação, junto com a maior parte do esperma, por causa da ação do tecido músculo liso dentro da próstata. Em comparação com os poucos espermatozóides expelidos juntamente com o fluido vesicular seminal principalmente, aqueles no fluido prostático têm melhor motilidade, sobrevida mais longa e melhor proteção do material genético.
Transtornos da próstata incluem alargamento, inflamação, infecção, e câncer. A palavra próstata vem do grego antigo προστάτης, prostátēs, significando "aquele que está diante de", "protetor", "guardião", com o termo originalmente usado para descrever as vesículas seminais.
Estrutura
A próstata é uma glândula exócrina do sistema reprodutor masculino. Em adultos, é do tamanho de uma noz,[1] e tem um peso médio de cerca de 11 gramas, normalmente variando entre 7 e 16 gramas.[2] A próstata está localizada na pelve. Ele fica abaixo da bexiga urinária e envolve a uretra. A parte da uretra que passa por ela é chamada de uretra prostática, que se une aos dois ductos ejaculatórios.[1] A próstata é coberta por uma superfície chamada cápsula prostática ou fáscia prostática.[3]
A estrutura interna da próstata foi descrita usando lóbulos e zonas.[4][1] Por causa da variação nas descrições e definições dos lóbulos, a classificação da zona é usada com maior predominância.[1] A próstata foi descrita como consistindo de três ou quatro zonas.[1][3] As zonas normalmente podem ser vistas em histologia, ou em imagiologia médica, como ultrassom ou IRM.[1][4] As zonas são:
| Nome | Fração da glândula adulta[1] | Descrição |
| Zona periférica (ZP) | 70% | Parte posterior da glândula que circunda a uretra distal e fica abaixo da cápsula. Cerca de 70–80% dos cânceres de próstata originam-se desta zona da glândula.[5][6] |
| Zona central (ZC) | 20% | Esta zona circunda os ductos ejaculatórios.[1] A zona central é responsável por cerca de 2,5% dos cânceres de próstata; esses cânceres tendem a ser mais agressivos e mais propensos a invadir as vesículas seminais.[7] |
| Zona de transição (ZT) | 5% | A zona de transição circunda a uretra proximal.[1] ~10–20% dos cânceres de próstata se originam nesta zona. É a região da próstata que cresce ao longo da vida e causa a doença de hiperplasia benigna da próstata.[5][6] |
| Zona fibromuscular anterior (ou estroma) | N/A | Esta área, nem sempre considerada uma zona,[3] é geralmente desprovido de componentes glandulares e composto apenas, como o nome sugere, de músculo e tecido fibroso.[1] |
A classificação de "lóbulo" descreve lóbulos que, embora originalmente definidos no feto, também são visíveis na anatomia macroscópica, incluindo dissecção e quando visualizados endoscopicamente.[4][3] Os cinco lóbulos são o anterior ou istmo, o posterior, os laterais direito e esquerdo e o médio ou mediano.[8]
-
Lóbulos da próstata
-
Zonas da próstata
Vasos sanguíneos e linfáticos
A próstata recebe sangue através das artérias vesical inferior, pudenda interna e retal média. Esses vasos entram na próstata em sua superfície posterior externa, onde se encontram com a bexiga, e seguem em direção ao ápice da próstata. Tanto a vesícula inferior quanto a artéria retal média frequentemente surgem juntas, diretamente das artérias ilíacas internas. Ao entrar na bexiga, a artéria vesical inferior se divide em um ramo uretral, irrigando a próstata uretral; e um ramo capsular, que percorre a cápsula e tem ramos menores que perfuram a próstata.[3]
As veias da próstata formam uma rede - o plexo venoso prostático, principalmente em torno de sua superfície frontal e externa. Esta rede também recebe sangue da veia dorsal profunda do pênis e é conectada por meio de ramos ao plexo vesical e às veias pudendas internas. As veias drenam para as vesicais e depois para as ilíacas internas.[3]
A drenagem linfática da próstata depende do posicionamento da área. Vasos ao redor do Ducto deferente, alguns dos vasos da vesícula seminal, e um vaso da superfície posterior da próstata drena para os linfonodos ilíacos externos. Alguns dos vasos da vesícula seminal, vasos prostáticos e vasos da próstata anterior drenam para os linfonodos ilíacos internos. Os vasos da próstata também drenam para o obturador e sacral.[3]
-
Imagem mostrando as artérias vesical inferior, pudenda inferior e retal média originando-se das artérias ilíacas internas.
-
Imagem mostrando os linfonodos ilíacos externos e suas posições ao redor da artéria ilíaca externa e veias
Microanatomia

A próstata consiste em tecido glandular e conjuntivo. Células altas em forma de coluna formam o revestimento (o epitélio) das glândulas.[1] Estas formam uma camada ou podem ser pseudoestratificadas.[3] O epitélio é altamente variável e áreas de células cuboidais baixas ou planas também podem estar presentes, com epitélio transicional nas regiões externas dos ductos mais longos.[9] As glândulas são formadas como muitos folículos, que drenam para os canais e, subsequentemente, para 12–20 ductos principais. Estes, por sua vez, drenam para a uretra à medida que passa pela próstata.[3] Há também uma pequena quantidade de células planas, que ficam próximas às membranas basais das glândulas e agem como células-tronco.[1]
O tecido conjuntivo da próstata é composto de tecido fibroso e músculo liso. O tecido fibroso separa a glândula em lóbulos.[1] Ele também fica entre as glândulas e é composto por feixes de músculos lisos orientados aleatoriamente que são contínuos com a bexiga.[10] Com o tempo, secreções espessadas chamadas corpora amylacea se acumulam na glândula.[1]
-
Glândulas microscópicas da próstata
Expressão de genes e proteínas
Cerca de 20.000 genes codificadores de proteínas são expressos em células humanas e quase 75% desses genes são expressos na próstata normal.[11][12] Cerca de 150 desses genes são mais especificamente expressos na próstata, sendo cerca de 20 genes altamente específicos da próstata.[13] As proteínas específicas correspondentes são expressas nas células glandulares e secretoras da glândula prostática e têm funções que são importantes para as características do sêmen.[14]
Desenvolvimento
No embrião em desenvolvimento, na extremidade posterior encontra-se uma bolsa interna chamada cloaca. Esta, da quarta à sétima semana, divide-se em um seio urogenital e o início do canal anal, com uma parede se formando entre essas duas bolsas, chamada de septo urorretal.[15] O seio urogenital se divide em três partes, com a parte do meio formando a uretra; a parte superior é maior e se torna a bexiga urinária, e a parte inferior muda dependendo do sexo biológico do embrião.[15]
A parte prostática da uretra desenvolve-se a partir da parte do meio, pélvica, do seio urogenital, que é de origem endodérmica.[16] Por volta do final do terceiro mês de vida embrionária, as protuberâncias surgem da parte prostática da uretra e crescem para o mesênquima circundante. As células que revestem essa parte da uretra se diferenciam no epitélio glandular da próstata.[16] O mesênquima associado se diferencia em tecido conjuntivo denso e músculo liso da próstata.[17]
A condensação de mesênquima, uretra e ducto de Wolff dá origem à próstata adulta, um órgão composto formado por vários componentes glandulares e não glandulares fortemente fundidos. Para funcionar adequadamente, a próstata precisa dos hormônios (andrógenos) masculinos, que são responsáveis pelas características do sexo masculino. O principal hormônio masculino é a testosterona, que é produzida principalmente pelos testículos. É a di-hidrotestosterona (DHT), um metabólito da testosterona, que regula predominantemente a próstata. A próstata aumenta com o tempo, até a quarta década de vida.[3]
Função
A próstata secreta fluido que se torna parte do sêmen. Sêmen é o fluido emitido (ejaculado) pelos machos durante a resposta sexual. Quando o esperma é emitido, ele é transmitido do ducto deferente para a uretra masculina através dos ductos ejaculatórios, que ficam dentro da próstata. A ejaculação é a expulsão do sêmen da uretra. O sêmen é movido para a uretra após as contrações do músculo liso dos vasos deferentes e vesículas seminais, após a estimulação, principalmente da glande do pênis. A estimulação envia sinais nervosos através dos nervos pudendos internos para a parte superior da vértebra lombar; os sinais nervosos que causam a contração agem através dos nervos hipogástricos. Depois de ir para a uretra, o fluido seminal é ejaculado pela contração do músculo bulbocavernoso.[18] As secreções da próstata incluem enzimas proteolíticas, fosfatase ácida prostática, fibrinolisina, zinco, e antígeno prostático específico.[3] Junto com as secreções das vesículas seminais, formam a parte mais fluida do sêmen.[3] É possível que alguns homens alcancem orgasmo somente através da estimulação da próstata, como massagem da próstata ou relação anal.[19][20]
Glândula de Skene
A glândula de Skene, também conhecida como próstata feminina, é encontrada em mulheres e roedores. Historicamente, pensava-se que era um órgão vestigial, mas foi descoberto que ele produz os mesmos marcadores de proteína, antígeno prostático específico e proteína de ligação a poli(A), como a próstata masculina.[21] Ele funciona como um homólogo histológico para a próstata masculina.[22][23] Também foi descrito em coelhos, morcegos, e cachorros.[24] O campo de estudo relacionado à glândula de Skene foi descrito como controverso.[24]
Referências
- ↑ a b c d e f g h i j k l m n Young, Barbara; O'Dowd, Geraldine; Woodford, Phillip (2013). Wheater's functional histology: a text and colour atlas. 6th ed. Philadelphia: Elsevier. pp. 347–8. ISBN 9780702047473
- ↑ Leissner KH, Tisell LE (1979). «The weight of the human prostate». Scand. J. Urol. Nephrol. 13 (2): 137–42. PMID 90380. doi:10.3109/00365597909181168
- ↑ a b c d e f g h i j k l Standring, Susan, ed. (2016). Gray's anatomy : the anatomical basis of clinical practice 41st ed. Philadelphia: [s.n.] pp. 1266–1270. ISBN 9780702052309. OCLC 920806541
- ↑ a b c Goddard, Jonathan Charles (janeiro de 2019). «The history of the prostate, part one: say what you see». Trends in Urology & Men's Health (em inglês). 10 (1): 28–30. doi:10.1002/tre.676
- ↑ a b "Basic Principles: Prostate Anatomy" Arquivado em 2010-10-15 no Wayback Machine. Urology Match. www.urologymatch.com. Web. 14 de junho de 2010.
- ↑ a b "Prostate Cancer Information from the Foundation of the Prostate Gland." Prostate Cancer Treatment Guide. Web. 14 de junho de 2010.
- ↑ Cohen RJ, Shannon BA, Phillips M, Moorin RE, Wheeler TM, Garrett KL (2008). «Central zone carcinoma of the prostate gland: a distinct tumor type with poor prognostic features». The Journal of Urology. 179 (5): 1762–7; discussion 1767. PMID 18343454. doi:10.1016/j.juro.2008.01.017
- ↑ Thomas, Liji (escritor); Logan, Jennifer (revisora) (20 de março de 2019). «Prostate Gland Anatomy». News-Medical.net (em inglês). Consultado em 25 de agosto de 2020
- ↑ «Prostate Gland Development». ana.ed.ac.uk. Consultado em 3 de agosto de 2011. Cópia arquivada em 30 de abril de 2003
- ↑ «Prostate». webpath.med.utah.edu. Consultado em 17 de novembro de 2019
- ↑ «The human proteome in prostate – The Human Protein Atlas». www.proteinatlas.org. Consultado em 26 de setembro de 2017
- ↑ Uhlén, Mathias; Fagerberg, Linn; Hallström, Björn M.; Lindskog, Cecilia; Oksvold, Per; Mardinoglu, Adil; Sivertsson, Åsa; Kampf, Caroline; Sjöstedt, Evelina (23 de janeiro de 2015). «Tissue-based map of the human proteome». Science. 347 (6220). 1260419 páginas. ISSN 0036-8075. PMID 25613900. doi:10.1126/science.1260419
- ↑ O'Hurley, Gillian; Busch, Christer; Fagerberg, Linn; Hallström, Björn M.; Stadler, Charlotte; Tolf, Anna; Lundberg, Emma; Schwenk, Jochen M.; Jirström, Karin (3 de agosto de 2015). «Analysis of the Human Prostate-Specific Proteome Defined by Transcriptomics and Antibody-Based Profiling Identifies TMEM79 and ACOXL as Two Putative, Diagnostic Markers in Prostate Cancer». PLOS ONE. 10 (8): e0133449. Bibcode:2015PLoSO..1033449O. ISSN 1932-6203. PMC 4523174
 . PMID 26237329. doi:10.1371/journal.pone.0133449
. PMID 26237329. doi:10.1371/journal.pone.0133449
- ↑ Kong, HY; Byun, J (janeiro de 2013). «Emerging roles of human prostatic Acid phosphatase.». Biomolecules & therapeutics. 21 (1): 10-20. PMID 24009853. doi:10.4062/biomolther.2012.095
- ↑ a b Sadley, TW (2019). Langman's medical embryology 14th ed. Philadelphia: Wolters Kluwer. pp. 263–66. ISBN 9781496383907
- ↑ a b Sadley, TW (2019). Langman's medical embryology 14th ed. Philadelphia: Wolters Kluwer. pp. 265–6. ISBN 9781496383907
- ↑ Moore, Keith L.; Persaud, T. V. N.; Torchia, Mark G. (2008). Before We are Born: Essentials of Embryology and Birth Defects 7th ed. [S.l.: s.n.] ISBN 978-1-4160-3705-7
- ↑ Barrett, Kim E. (2019). Ganong's review of medical physiology. Barman, Susan M.,, Brooks, Heddwen L.,, Yuan, Jason X.-J. 26th ed. New York: [s.n.] pp. 411,415. ISBN 9781260122404. OCLC 1076268769
- ↑ Rosenthal, Martha (2012). Human Sexuality: From Cells to Society. [S.l.]: Cengage Learning. pp. 133–135. ISBN 978-0618755714. Consultado em 17 de setembro de 2012
- ↑ Komisaruk, Barry R.; Whipple, Beverly; Nasserzadeh, Sara & Beyer-Flores, Carlos (2009). The Orgasm Answer Guide. [S.l.]: JHU Press. pp. 108–109. ISBN 978-0-8018-9396-4. Consultado em 6 de novembro de 2011
- ↑ Zaviačič, Milan (1999). The Human Female Prostate: From Vestigial Skene's Paraurethral Glands and Ducts to Woman's Functional Prostate. [S.l.: s.n.] ISBN 9788088908500
- ↑ Santos, F C A; Taboga, S R (2006). «Female prostate: a review about the biological repercussions of this gland in humans and rodents» (PDF). Animal Reproduction. 3 (1): 3–18
- ↑ Knobil and Neill's Physiology of Reproduction. [S.l.: s.n.] 12 de dezembro de 2005. p. 1165. ISBN 9780080535272
- ↑ a b Biancardi, Manoel F.; dos Santos, Fernanda C. A.; de Carvalho, Hernandes F.; Sanches, Bruno D. A.; Taboga, Sebastião R. (novembro de 2017). «Female prostate: historical, developmental, and morphological perspectives: Female prostate revisited». Cell Biology International. 41 (11): 1174–1183. doi:10.1002/cbin.10759
- Bibliografia
- Partes do texto deste artigo originam-se da publicação NIH nº 02-4806, um recurso de domínio público. «What I need to know about Prostate Problems». 1 de junho de 2002. Consultado em 24 de janeiro de 2011. Cópia arquivada em 1 de junho de 2002
- Ralston, Stuart H.; Penman, Ian D.; Strachan, Mark W.; Hobson, Richard P. (eds.) (2018). Davidson's principles and practice of medicine 23rd ed. [S.l.]: Elsevier. ISBN 978-0-7020-7028-0