Espondilite anquilosante
| Espondilite anquilosante | |
|---|---|
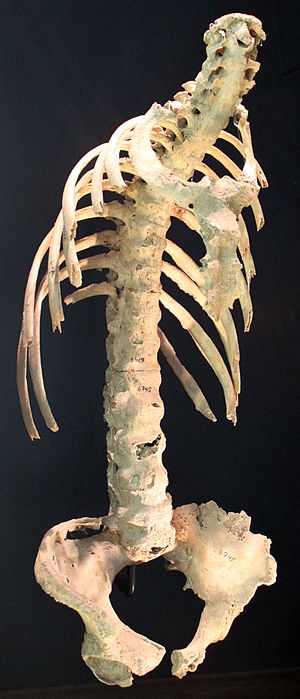
| Esqueleto do século VI em que se observa vértebras fundidas, um sinal de espondilite aquinosante grave. | |
| Sinónimos | Doença de Bekhterev, doença de Bechterew, doença de Bekhterev-Strümpell-Marie, artrite de Marie–Strümpell, doença de Pierre–Marie[1] |
| Especialidade | Reumatologia |
| Sintomas | Dor nas costas, rigidez nas articulações[2] |
| Complicações | Inflamação ocular (uveíte), fraturas por compressão, problemas cardíacos ,final o óbito |
| Início habitual | Jovem adulto[2] |
| Duração | Crónica[2] |
| Causas | Desconhecidas[2] |
| Método de diagnóstico | Baseado nos sintomas, imagiologia médica, análises ao sangue[2] |
| Tratamento | Medicação, exercício, cirurgia[2] |
| Medicação | AINES, corticosteroides, DARMD[2] |
| Frequência | 0,1 a 1,8%[3] |
| Classificação e recursos externos | |
| CID-10 | M08.1, M45 |
| CID-9 | 720.0 |
| OMIM | 106300 |
| DiseasesDB | 728 |
| MedlinePlus | 000420 |
| eMedicine | radio/41 |
| MeSH | D013167 |
Espondilite anquilosante (EA) é um tipo de artrite [4]em que ocorre inflamação crónica das articulações da coluna vertebral.[2] Geralmente também são afetadas as articulações onde a coluna se junta à bacia.[2] Em alguns casos pode também afetar outras articulações, como os ombros ou a anca.[2] Podem também ocorrer problemas nos olhos e no intestino.[2] A dor nas costas é um sintoma característico e em muitos casos é intermitente.[2] A rigidez das articulações afetadas geralmente vai-se agravando ao longo do tempo.[2][5]
Embora se desconheça a causa de espondilite anquilosante, pensa-se que envolva uma combinação de fatores genéticos e ambientais.[2] Mais de 90% das pessoas afetadas são portadoras de um antígeno leucocitário humano específico denominado antígeno HLA-B27.[6] Pensa-se que mecanismo subjacente seja autoimune ou autoinflamatório.[7] O diagnóstico geralmente baseia-se nos sintomas com apoio de exames imagiológicos e análises ao sangue.[2] A EA é um tipo de espondiloartropatia seronegativa, o que significa que os exames revelam não haver presença de anticorpos do fator reumatoide (FR).[2] Faz também parte de uma categoria mais ampla denominada espondiloartrite axial.[8]
Não existe cura para a doença.[2] O tratamento pode melhorar os sintomas e prevenir o agravamento.[2] O tratamento pode consistir em medicação, exercício físico e cirurgia.[2] Entre os medicamentos estão os anti-inflamatórios não esteroides, corticosteroides, drogas antirreumáticas modificadoras de doença como a sulfassalazina e inibidores do TNF-alfa como o infliximab.[2]
A doença afeta entre 0,1% e 1,8% da população.[3] A doença geralmente manifesta-se no início da idade adulta[2] e é mais comum entre os homens.[2] A condição foi descrita pela primeira vez no fim do século XVII por Bernard Connor. Existem entre as múmias egípicias esqueletos com EA.[9] O termo tem origem no grego ankylos, que significa rigidez, spondylos que significa vértebra, e -itis que significa inflamação.[2]
Sintomas
[editar | editar código-fonte]Os sinais e sintomas da espondilite anquilosante geralmente aparecem gradualmente, com pico de início entre 20 e 30 anos de idade.[10] Os sintomas iniciais geralmente são uma dor incômoda crônica na região lombar ou glútea combinada com rigidez na região lombar. Os indivíduos geralmente sentem dor e rigidez que os acordam nas primeiras horas da manhã.[10]
Cerca de 30% das pessoas com AS também apresentarão Uveíte anterior, causando dor ocular, vermelhidão e visão turva. Acredita-se que isso se deva à associação que tanto a EA quanto a uveíte têm com a presença do antígeno HLA-B27. O envolvimento cardiovascular pode incluir inflamação da aorta, insuficiência de válvula aórticaou distúrbios do sistema de condução elétrica do coração. O envolvimento pulmonar é caracterizado por fibrose progressiva da porção superior do pulmão.[11]
Os órgãos comumente afetados pela EA, além da coluna axial e outras articulações, são o coração, os pulmões, os olhos, o cólon e os rins. Outras complicações são regurgitação aórtica , tendinite de Aquiles,[12] bloqueio do nó AV e amiloidose. Devido à Fibrose pulmonar, as radiografias de tórax podem mostrar fibrose apical, enquanto os testes de função pulmonar podem revelar um defeito pulmonar restritivo. Complicações muito raras envolvem condições neurológicas, como a Síndrome da cauda equina.[12][13]
Tratamento
[editar | editar código-fonte]Não há cura para a EA,[14] embora tratamentos e medicamentos possam minimizar os sintomas e o sofrimento da dor.[15]
Mortalidade
[editar | editar código-fonte]A mortalidade é aumentada em pessoas com EA e a doença circulatória é a causa mais frequente de morte.[16] Pessoas com EA têm um risco aumentado de 60% para mortalidade cerebrovascular e um risco geral aumentado de 50% para mortalidade vascular.[17] Cerca de um terço das pessoas com espondilite anquilosante têm doença grave, o que reduz a expectativa de vida.[4]
Como o aumento da mortalidade na espondilite anquilosante está relacionado à gravidade da doença, os fatores que afetam negativamente os resultados incluem:[necessário esclarecer][16][4]
- Sexo Masculino[18]
- Mais três dos seguintes nos primeiros dois anos da doença:
- Taxa de hemossedimentação (ESR) > 30 mm/h
- Não responde aos AINEs
- Limitação da amplitude de movimento da coluna lombar
- Dactilite
- Oligoartrite
Referências
- ↑ Matteson, E. L.; Woywodt, A. (1 de novembro de 2006). «Eponymophilia in rheumatology». Rheumatology (em inglês). 45 (11): 1328–1330. ISSN 1462-0324. PMID 16920748. doi:10.1093/rheumatology/kel259
- ↑ a b c d e f g h i j k l m n o p q r s t u v w «Questions and Answers about Ankylosing Spondylitis». NIAMS. Junho de 2016. Consultado em 28 de setembro de 2016. Cópia arquivada em 28 de setembro de 2016
- ↑ a b Khan, Muhammad Asim (2009). Ankylosing Spondylitis (em inglês). [S.l.]: Oxford University Press. p. 15. ISBN 9780195368079. Cópia arquivada em 8 de setembro de 2017
- ↑ a b c Braun, J.; Pincus, T. (2002). «Mortality, course of disease and prognosis of patients with ankylosing spondylitis». Clinical and Experimental Rheumatology (6 Suppl 28): S16–22. ISSN 0392-856X. PMID 12463441. Consultado em 27 de dezembro de 2022
- ↑ «Ankylosing spondylitis». GARD. 9 de fevereiro de 2015. Consultado em 28 de setembro de 2016. Cópia arquivada em 2 de outubro de 2016
- ↑ Sheehan, NJ (janeiro de 2004). «The ramifications of HLA-B27.». Journal of the Royal Society of Medicine. 97 (1): 10–4. PMC 1079257
 . PMID 14702356. doi:10.1258/jrsm.97.1.10
. PMID 14702356. doi:10.1258/jrsm.97.1.10
- ↑ Smith, JA (janeiro de 2015). «Update on ankylosing spondylitis: current concepts in pathogenesis.». Current allergy and asthma reports. 15 (1). 489 páginas. PMID 25447326. doi:10.1007/s11882-014-0489-6
- ↑ Deodhar, Atul; Reveille, John D.; van den Bosch, Filip; Braun, Jürgen; Burgos-Vargas, Ruben; Caplan, Liron; Clegg, Daniel O.; Colbert, Robert A.; Gensler, Lianne S.; van der Heijde, Désirée; van der Horst-Bruinsma, Irene E.; Inman, Robert D.; Maksymowych, Walter P.; Mease, Philip J.; Raychaudhuri, Siba; Reimold, Andreas; Rudwaleit, Martin; Sieper, Joachim; Weisman, Michael H.; Landewé, Robert B. M. (outubro de 2014). «The Concept of Axial Spondyloarthritis: Joint Statement of the Spondyloarthritis Research and Treatment Network and the Assessment of SpondyloArthritis international Society in Response to the US Food and Drug Administration's Comments and Concerns». Arthritis & Rheumatology. 66 (10): 2649–2656. doi:10.1002/art.38776
- ↑ Boos, Norbert; Aebi, Max (2008). Spinal Disorders: Fundamentals of Diagnosis and Treatment (em inglês). [S.l.]: Springer Science & Business Media. p. 25. ISBN 9783540690917. Cópia arquivada em 8 de setembro de 2017
- ↑ a b «Ankylosing Spondylitis AS. Inflamed spine information. Patient». patient.info (em inglês). Consultado em 27 de dezembro de 2022
- ↑ Momeni, Mahnaz; Taylor, Nora; Tehrani, Mahsa (2011). «Cardiopulmonary manifestations of ankylosing spondylitis». International Journal of Rheumatology. 728471 páginas. ISSN 1687-9279. PMC 3087354
 . PMID 21547038. doi:10.1155/2011/728471. Consultado em 27 de dezembro de 2022
. PMID 21547038. doi:10.1155/2011/728471. Consultado em 27 de dezembro de 2022
- ↑ a b The AHA clinical cardiac consult. J. V. Nixon, Joseph S. Alpert, American Heart Association 2nd ed ed. Philadelphia, PA: Lippincott Williams & Wilkins. 2007. OCLC 71223208
- ↑ Ahn, N. U.; Ahn, U. M.; Nallamshetty, L.; Springer, B. D.; Buchowski, J. M.; Funches, L.; Garrett, E. S.; Kostuik, J. P.; Kebaish, K. M. (outubro de 2001). «Cauda equina syndrome in ankylosing spondylitis (the CES-AS syndrome): meta-analysis of outcomes after medical and surgical treatments». Journal of Spinal Disorders (5): 427–433. ISSN 0895-0385. PMID 11586143. doi:10.1097/00002517-200110000-00009. Consultado em 27 de dezembro de 2022
- ↑ Poddubnyy, Denis; van Tubergen, Astrid; Landewé, Robert; Sieper, Joachim; van der Heijde, Désirée; Assessment of SpondyloArthritis international Society (ASAS) (agosto de 2015). «Development of an ASAS-endorsed recommendation for the early referral of patients with a suspicion of axial spondyloarthritis». Annals of the Rheumatic Diseases (8): 1483–1487. ISSN 1468-2060. PMID 25990288. doi:10.1136/annrheumdis-2014-207151. Consultado em 27 de dezembro de 2022
- ↑ Rudwaleit, M.; van der Heijde, D.; Landewé, R.; Listing, J.; Akkoc, N.; Brandt, J.; Braun, J.; Chou, C. T.; Collantes-Estevez, E. (junho de 2009). «The development of Assessment of SpondyloArthritis international Society classification criteria for axial spondyloarthritis (part II): validation and final selection». Annals of the Rheumatic Diseases (6): 777–783. ISSN 1468-2060. PMID 19297344. doi:10.1136/ard.2009.108233. Consultado em 27 de dezembro de 2022
- ↑ a b Bakland, Gunnstein; Gran, Jan Tore; Nossent, Johannes C. (novembro de 2011). «Increased mortality in ankylosing spondylitis is related to disease activity». Annals of the Rheumatic Diseases (11): 1921–1925. ISSN 1468-2060. PMID 21784726. doi:10.1136/ard.2011.151191. Consultado em 27 de dezembro de 2022
- ↑ «Ankylosing Spondylitis Linked to Cardiovascular Mortality». Medscape (em inglês). Consultado em 27 de dezembro de 2022
- ↑ Lehtinen, K. (março de 1993). «Mortality and causes of death in 398 patients admitted to hospital with ankylosing spondylitis». Annals of the Rheumatic Diseases (3): 174–176. ISSN 0003-4967. PMC 1005012
 . PMID 8484668. doi:10.1136/ard.52.3.174. Consultado em 27 de dezembro de 2022
. PMID 8484668. doi:10.1136/ard.52.3.174. Consultado em 27 de dezembro de 2022